LE MANIFESTAZIONI CUTANEE DEL DIABETE MELLITO
Dott. Luciano Schiazza
Specialista in Dermatologia e Venereologia
Specialista in Leprologia e Dermatologia Tropicale
c/o InMedica - Centro Medico Polispecialistico
Largo XII Ottobre 62
16121 Genova
cell 335.655.97.70 - studio 010 5701818
www.lucianoschiazza.it
INTRODUZIONE
Il diabete mellito (DM) comprende un gruppo di entità nosologiche caratterizzate da elevati livelli di glucosio nel sangue (iperglicemia) e da disturbi del metabolismo dei carboidrati e dei lipidi. L’iperglicemia è dovuta o a mancanza assoluta o relativa dell’insulina o eccesso di fattori controinsulari.
Caratteristiche del diabete sono la iperglicemia, la glicosuria (glucosio nelle urine), la poliuria (aumento della quantità di urina emessa - può superare 2 litri nelle 24 ore senza che vi sia stato una aumentata introduzione di liquidi), la polifagia (eccessiva introduzione di cibi), il dimagrimento, il coma (profondo stato di incoscienza).
Si riconoscono quattro forme principali di diabete:
-
il diabete di tipo I (DM insulino-dipendente) (IDDM)
-
il diabete di tipo II (DM non insulino-dipendente) (NIDDM)
-
il diabete gestazionale
-
una ridotta tolleranza al glucosio
Il diabete di tipo 1. IDDM : Questa sigla internazionale deriva dagli acronimi delle parole inglesi Insulin Dependent Diabetes Mellitus (Diabete Mellito Insulino Dipendente). E’ causato dalla distruzione selettiva delle cellule β del pancreas, con conseguente mancanza di insulina e iperglicemia.
E’caratterizzato da:
-
maggior frequenza nei giovani
-
comparsa improvvisa,
-
mancanza di insulina,
-
tendenza alla chetosi
-
dipendenza totale del paziente all’insulina parenterale per tutta la vita.
Si ritiene che alla sua insorgenza collaborino strettamente tre variabili:
-
suscettibilità genetica
-
evento precipitante (infezioni virali-virus coxsackie B4, rosolia, parotite epidemica, virus di Epstein-Barr, citomegalovirus)
-
meccanismi autoimmuni, con autoanticorpi diretti verso le cellule pancreatiche (specificamente contro il citoplasma delle cellule insulari).
IL diabete di tipo I è detto anche diabete immunomediato perché si sviluppa attraverso un processo autoimmunitario organo-specifico che porta alla perdita delle cellule β pancreatiche che secernono insulina. E’ un processo distruttivo che dura mesi o anni. Nel momento in cui si manifesta la malattia, circa l’80% delle cellule β è stato distrutto.
La maggiore prevalenza si ha nei bambini e nei giovani adulti. La razza caucasica manifesta l’incidenza maggiore, mentre il contrario si ha in Cina, Giappone e nelle popolazioni africane.
La maggior frequenza di diagnosi viene effettuata d’inverno e ciò sembra in relazione all’associazione di fattori ambientali (esposizione a virus, batteri) e predisposizione genetica.
Il diabete di tipo 2. NIDDM : sigla internazionale derivata dagli acronimi delle parole inglesi Not Insulin Dependent Diabetes Mellitus (Diabete Mellito Non Insulino Dipendente). E’ una condizione eterogenea causata da fattori genetici e ambientali (stile di vita dei paesi ricchi – dieta ricca di grassi, obesità sempre più diffusa, ridotta attività fisica). E’ caratterizzato da una riduzione della secrezione di insulina e da ridotta sensibilità all’azione dell’insulina (insulino-resistenza), per un difetto nel recettore per l’insulina, soprattutto nel fegato e nel tessuto muscolare.
-
può rimanere scarsamente sintomatico per lungo tempo
-
può presentare valori di insulinemia che variano da bassi, a normali, ad alti.
-
l’iperglicemia non si accompagna a chetosi.
Il diabete tipo II è responsabile di circa l’85% dei casi di diabete. E’ quasi esclusivamente una malattia dell’età adulta, strettamente correlata a fattori quali industrializzazione, opulenza e maggiore durata della vita.
Una possibile spiegazione patogenetica è quella della teoria del “thrifty genotype”, secondo la quale, avendo l’uomo condotto uno stile di vita caratterizzato da dieta ipocalorica ed intensa attività fisica, si è selezionato un gene, cosiddetto del risparmio, che permette un massimo utilizzo delle calorie assunte. Nella società attuale, questo genotipo risulta svantaggioso e porta allo sviluppo di obesità, resistenza all’insulina e diabete di tipo II.
Altra teoria indicherebbe nella malnutrizione fetale e nel conseguente ridotto peso corporea alla nascita un ruolo importante nello sviluppo della malattia.
L’insulino-resistenza precede lo sviluppo del diabete tipo II nella maggioranza dei pazienti.
Spesso i pazienti con NIDDM sono obesi e non si riscontrano le variabili proprie del IDDM. L’insulinemia (quantità di insulina nel sangue) alta può essere correlata ad un difetto dei recettori per l’insulina che causano una resistenza dei tessuti periferici all’insulina stessa.
Il diabete gestazionale :
-
insorge durante la gravidanza
-
scompare o persiste nel periodo successivo al parto
-
si caratterizza per una risposta anomala al test di tolleranza al glucosio
-
l’iperglicemia non si accompagna a chetosi.
La causa del diabete gestazionale è uguale a quella del NIDDM.
Una ridotta tolleranza al glucosio è propria di quelle persone che:
-
hanno una glicemia con valori intermedi tra quelli normali e quelli diabetici (glicemia a digiuno compresa tra 110 e 139 mg/dl e tra 140 e 199 mg/dl due ore dopo l’assunzione di 75 g. di glucosio).
-
hanno un rischio maggiore di malattie microvascolari e cardiovascolari.
La causa è sovrapponibile a quella del NIDDM.
Generalmente la cute del diabetico appare pallida e secca per diminuita secrezione sebacea; al dorso delle mani si può osservare irsutismo e nei maschi è più comune la tendenza all’alopecia. Le unghie possono essere assottigliate e fragili, con tendenza alla colorazione giallastra, soprattutto ai piedi.
Non insolito è il prurito, di solito diffuso, ma spesso localizzato alle aree genitali, specie femminili.
Si ritiene che almeno il 30% dei pazienti con DM presentino nel corso della loro vita patologie cutanee che possono porsi in relazione diretta o indiretta al decorso cronico della malattia. Generalmente tali manifestazioni seguono lo sviluppo del diabete, ma alcune volte possono comparire prima che si manifesti il DM, assumendo quindi un valore particolare nella diagnosi precoce di questa insidiosa malattia, in quanto possono essere il segno di presentazione del DM oppure precederne la diagnosi di molti anni.
Le manifestazioni cutanee del DM possono essere raggruppate i quattro categorie:
-
malattie cutanee associate al DM
-
infezioni cutanee
-
piede diabetico
-
reazioni cutanee al trattamento antidiabetico.
Tra le complicanze occorre sottolineare la microangiopatia e la macroangiopatia (malattia vascolare aterosclerotica).
La microangiopatia interessa i piccoli vasi dell’organismo ed ha un ruolo rilevante nella patogenesi di molte malattie cutanee proprie del diabete (necrobiosi lipidica, dermopatia diabetica, ispessimento della cute diabetica).
Alla base vi sarebbe una alterazione quali-quantitativa della membrana basale che perderebbe le sue funzioni principali, quali
-
il supporto strutturale per la parete vasale,
-
la modulazione della rigenerazione delle cellule endoteliali,
-
la regolazione della permeabilità capillare
La macroangiopatia comprende processi patologici il cui evento patogenetico comune è l’aterosclerosi. Vengono interessati distretti vascolari centrali (coronaropatia) e periferici (aterosclerosi carotidea, cerebrale, degli arti inferiori o della milza).
L’aterosclerosi del paziente diabetico non differisce da quella del non diabetico. Tuttavia nel soggetto diabetico i vasi sanguigni sono più predisposti a sviluppare alterazioni strutturali, soprattutto quelli degli arti inferiori.
La malattia aterosclerotica si determina fondamentalmente come conseguenza della risposta ad un insulto. Nel caso del paziente diabetico la parete interna dei vasi (endotelio) è sottoposta all’azione “tossica” dell’iperglicemia, dell’ipertensione, dell’ipercolesterolemia e delle lipoproteine ossidate, che unitamente contribuiscono ad accelerare e rendere generalizzato l’invecchiamento dell’albero vascolare.
MALATTIE CUTANEE ASSOCIATE AL DIABETE MELLITO
Le manifestazioni cutanee propriamente associate al DM sono:
-
necrobiosi lipidica diabeticorum (NLD)
-
granulomi anulari disseminati
-
dermopatia diabetica (sindrome della gamba macchiata)
-
rubeosis diabeticorum
-
ispessimento della cute diabetica
-
dermatosi bollosa dei diabetici
-
xantomi eruttivi
-
acantosi nigrigans
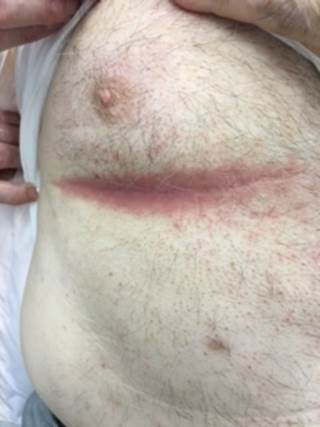
NECROBIOSI LIPIDICA DIABETICORUM (NLD)
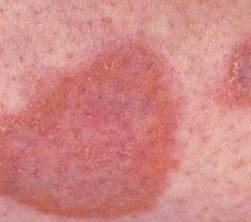
Detta anche malattia di Oppenheim-Urbach (sono i nomi di chi per primi la descrissero), è una malattia degenerativa del collagene.
Pur essendo presente solo nello 0.3-0.7 dei diabetici, la NLC risulta associata al diabete nell’80-90% dei casi, rendendola pertanto un segno cutaneo di DM. Predilige il sesso femminile (80% dei casi), associandosi sia al diabete tipo 1 (IDDM) sia al tipo 2 (NIDDM). Nel 15% dei casi può precedere di due anni la comparsa di DM; nel 25% sin presenta contemporaneamente, mentre nel restante 60% dei soggetti segue la diagnosi di DM. L’età media di comparsa è attorno ai 30-40 anni, con un inizio più precoce (attorno a 22 anni) nei soggetti insulino-dipendenti.
Si localizza preferenzialmente alle regioni tibiali anteriori e sull’area malleolare mediana; occasionalmente appaiono sulle cosce, sulle regioni poplitee ed i piedi. In una basso numero di casi (15%) le lesioni sono presenti sull’addome, sulle mani e gli avambracci, sul cuoio capelluto (dove può causare alopecia) e sul viso (comprese le sopracciglia ed il naso).
La NLD inizia con papule o noduli di 1-3 mm ben circoscritti, di colore rosso –marrone, su entrambe le gambe che si estendono allargandosi, confluendo e formando placche infiltrate, eritematose, rotonde od ovalari se piccole, con un aspetto geografico irregolare se più grandi, con bordi ben definiti, allungate secondo l’asse delle gambe.
Una volta stabilizzata (occorrono mesi o anni dall’esordio), la regione pretibiale è occupata da una placca (raramente più di una) dai contorni policiclici, con bordi netti, sopraelevati, rossi, solcati da teleangectasie; il centro è sottile, liscio, depresso, d’aspetto cicatriziale, cereo, giallo-brunastro, su cui si intravedono varie teleangectasie.
Nel decorso la placca si indurisce sempre più e diviene aderente ai piani osteoperiostei sottostanti. Nelle fasi di attività della NLD il bordo appare blu-rossatro e indurito. Nel momento in cui la placca assume il suo stato cronico, la parte centrale si ammorbidisce e diventa interamente brunastra. Attraverso la sua superficie si intravedono i vasi sanguigni sottostanti.
La sensibilità nella placca di NLD è nulla nel 75% dei casi a seguito della compromissione dei nervi cutanei locali oppure estremamente dolorosa nell’altro 25%.
Nelle forme di durata più prolungata vi può essere ulcerazione e sovrainfezione: il bordo però mantiene le caratteristiche di colore (rosso-violaceo) e di durezza che permette di riconoscere la malattia.
Le lesioni di NLD talvolta si risolvono spontaneamente, ma più spesso ciò non avviene.
Talvolta l’aspetto del NLD non è tipico, specie nelle sue fasi iniziali. Così può capitare che le lesioni anulari superficiali ricordino il granuloma anulare, quelle anulari giallastre gli xantomi.
ISPESSIMENTO DELLA CUTE DIABETICA
Le persone affette da diabete tendono ad avere una pelle più spessa rispetto ai non diabetici. In generale tale incremento di spessore inapparente ma clinicamente misurabile non è associato ad alcun sintomo ed è sconosciuto al paziente e al medico.
Clinicamente apparente è invece l’ispessimento della cute delle dita e delle mani in misura variabile dal pebbled skin a modificazioni simil-sclerodermiche. Più infrequentemente si sviluppa un marcato ispessimento dermico della parte superiore del dorso.
Dal punto di vista classificativo nel soggetto diabetico si riconoscono quindi tre tipi di ispessimento cutaneo:
-
ispessimento cutaneo generalizzato
-
sindrome della mano diabetica [sindrome della limitata mobilità articolare (LJM), sindrome di Rosenbloom o cheiroartropatia, waxy skin and stiff joints, sindrome simil-sclerodermica (SLS)]
-
Dita ad acciottolato
-
scleredema dei diabetici (scleroedema diutinum)
1. Ispessimento cutaneo generalizzato
Lo spessore aumenta con l’età (apparentemente associato alla durata del diabete), contrariamente ai non diabetici. Questo ispessimento cutaneo può non essere clinicamente evidente, ma misurabile utilizzando l’ecografia applicata alla cute dell’avambraccio.
2. Sindrome della mano diabetica
Inizia a livello del quinto dito della mano con rigidità dell’articolazione interfalangea prossimale e metacarpo-falangea, con progressiva estensione alle altre dita. E’ bilaterale, simmetrica e non dolorosa, e nella fase conclamata le dita sono bianche, ceree (waxy skin), affilate con atteggiamento fisso in flessione, senza possibilità di estenderle, impedendo ad esempio di appoggiare la mano piatta su di un tavolo (table top sign)
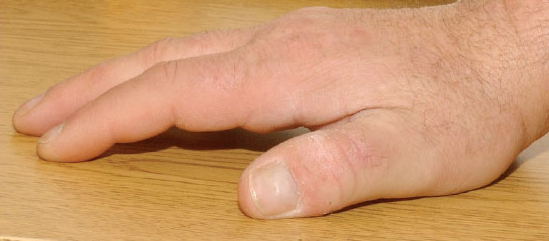
oppure di congiungere le mani palmo contro palmo in atteggiamento di preghiera (the prayer sign).


Questo stadio viene indicato come cheiroartropatia diabetica o sindrome di Rosenbloom o sindrome della mobilità articolare ridotta e della pelle cerea (waxy skin and stiff joints).
Tale manifestazione appare correlata con la durata del diabete e con l’aumento dell’età, non con il controllo della glicemia.
La limitazione articolare è valutabile facendo estendere singolarmente le articolazioni interfalangee prossimali e distali e le metacarpofalangee: normalmente l’estensione è di 180° per le articolazioni interfalangee prossimale (PIP) e distale (DIP) e di 60° per lea metacarpo-falangea. Anche se all’inizio il grado di mobilità è normale, si può apprezzare una resistenza sabbiosa al movimento.
La diagnosi di tale manifestazione è importante poiché si associa alle complicanze microvascolari del diabete quali la retinopatia e la nefropatia, nonché neuropatia.
Tale problematica si osserva sia nei pazienti con IDDM.
La sindrome della mano diabetica può complicarsi anche con l’ispessimento della fascia palmare con conseguente tendenza alla retrazione in flessione delle dita (contrattura di Dupuytren).
3. Dita ad acciottolato

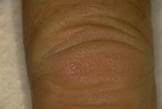
Sono note anche come articolazione interfalangea ad acciottolato. L’ispessimento della cute interessa la superficie estensoria delle dita sopra o in prossimità delle articolazioni interefalangee, soprattutto delle nocche, o l’area periungueale.
Le lesioni sono piccole papule multiple, raggruppate, di colorito roseo, con aspetto di pelle ruvida o ad acciottolato oppure con aspetto micropapuloso (papule di Huntley, dal nome di chi per primo le descrisse).
4. Scleredema dei diabetici o scleroedema diutinum
Benchè si manifesti nello 2.5-14% dei diabetici, il 94% dei pazienti adulti con scleredema sono diabetici. E’ una forma che colpisce gli uomini di mezza età (età media 50 anni), obesi, con un diabete a debutto tardivo scarsamente controllato, inquadrabile come diabete di tipo 2 (NIDDM) insulino-dipendente, spesso complicato da nefropatia. ipertensione, insufficienza coronarica, arteriopatia degli arti inferiori, retinopatia, insufficienza neurologica.
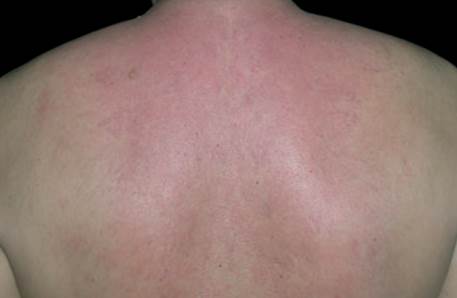
Si manifesta insidiosamente sotto forma di un eritema incostante e soprattutto da indurimento diffuso e asimmmetrico della parte superiore e posteriore del collo, del dorso e delle spalle, con edema duro, compatto, non deprimibile ed indolente. La cute è dura e lucente con assenza di pliche superficiali e non può essere corrugata o premuta tra le dita. Non segue un episodio infettivo, come invece avviene per una patologia simile, lo scleredema adultorum di Buschke, che si osserva nei bambini dopo una infezione streptococcica. Lo scleredema diabetico non si risolve spontaneamente e può colpire vaste aree del tronco e occasionalmente le braccia e le gambe. L’evoluzione è cronica.
Varie sono le ipotesi formulate sulle cause di tale manifestazione. Una prima ipotesi ritiene che la patogenesi possa essere dovuta alla glicosilazione non enzimatica delle proteine che determina dei legame tra le fibre collagene tale da renderle resistenti alla degradazione da parte della collagenasi, con conseguente accumulo eccessivo di collagene anormale. Altra ipotesi indica nell’insulina un fattore di crescita che determina una sovrapproduzione di collagene ed infine la possibilità che la diminuita quantità di ossigeno a livello locale secondaria alla microangiopatia stimoli i fibroblasti a produrre più collagene.
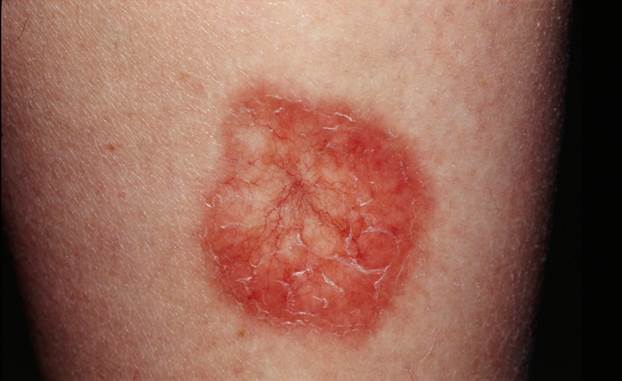
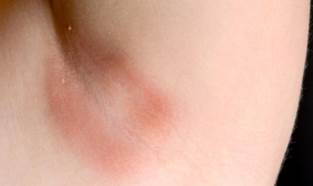
DERMOPATIA DIABETICA
Detta anche “sindrome della gamba macchiata” per via della localizzazione, o dermoangiopatia pretibiale. E’ considerata la manifestazione cutanea più comune del diabete, descritta da Melin nel 1964, pur non essendo esclusiva dei diabetici: infatti si riscontra, in gruppi comparabili di età, nel 20% dei soggetti non diabetici a fronte del 30-70% dei diabetici di età superiore ai 50 anni.
Se si fa riferimento a una o più chiazze, si può definire come patologia di alta sensibilità ma di bassa specificità per il diabete. Tuttavia quando la dermopatia diabetica si presenta con quattro o più chiazze, in questo caso le lesioni sono assenti nei non diabetici e presenti nel 14% dei diabetici. In quest’ultimo caso inoltre, potendo comparire già in corso di ridotta tolleranza al glucosio, la sua diagnosi allora riveste notevole valore diagnostico.
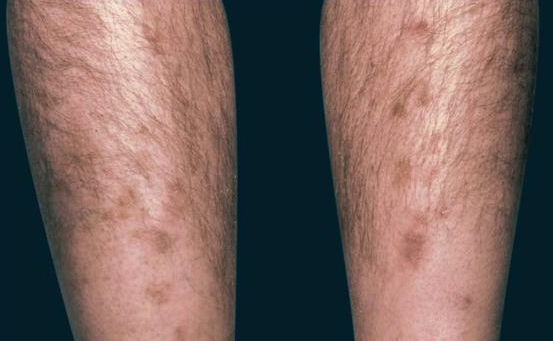
Localizzata alla regione tibiale anteriore, su entrambe le gambe ma non in maniera simmetrica, la dermopatia diabetica esordisce con papule o placche rosse, multiple. Evolvono gradualmente in chiazzette atrofiche, di colorito brunastro-ocraceo, solcate da fini teleangectasie, di forma irregolarmente ovale o rotonda, ben circoscritte, con fine desquamazione superficiale. Asintomatiche, sono più frequenti nell’uomo rispetto alla donna e in pazienti con una lunga storia di diabete.
Le lesioni appaiono raggruppate e tendono a risolversi spontaneamente nell’arco di un anno ma il continuo comparire di nuove lesioni nella stessa sede dà l’impressione di un decorso stazionario.
La localizzazione al di sopra delle eminenze ossee suggerirebbe il traumatismo come possibile causa. Tuttavia si ritiene che esse potrebbero essere l’espressione cutanea della sofferenza del microcircolo (microangiopatia), solitamente diffusa anche ad altri tessuti nei soggetti portatori della suddetta dermatite.
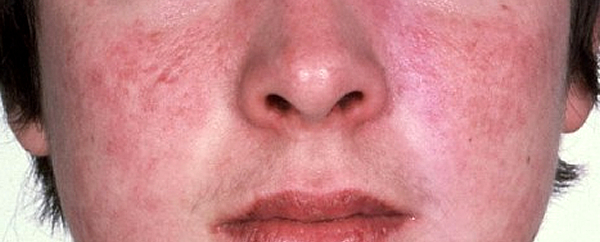
RUBEOSI DIABETICA
E’ caratterizzata da un colorito rosso acceso persistente del viso, specie delle guance, e occasionalmente delle superfici palmo-plantari. Contrasta con il colorito solitamente pallido del tronco. E’ più facilmente osservabile nei soggetti con capelli biondi o rossi in quanto l’eritema è più facilmente identificabile in conseguenza della scarsa melanina presente sulla cute, altrimenti in grado di oscurare l’eritema. Si ritiene colpisca dal 3 al 59% dei diabetici.
Sembra essere in relazione ad un difetto della vasocostrizione in condizioni fisiologiche, come conseguenza delle alterazioni della parete dei vasi.
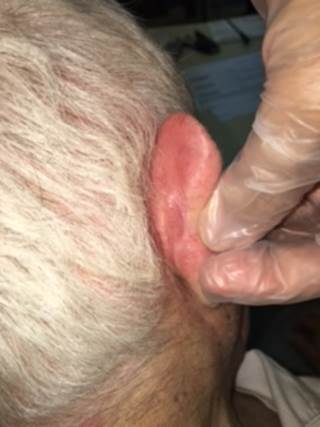
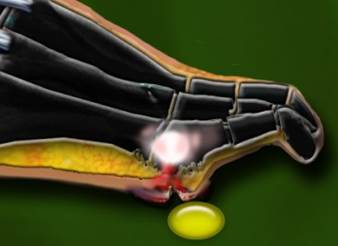
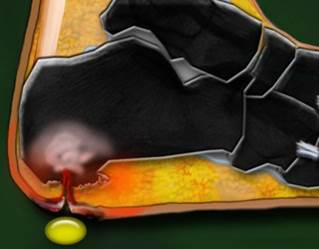
BOLLE DIABETICHE
Tale patologia è definita anche malattia bollosa del diabete o bullosis diabeticorum. Le bolle diabetiche sono una rara, ma caratteristica eruzione spontanea del diabete, che colpisce la cute dei piedi e delle gambe di uomini e donne in età compresa tra i 40 e i 77 anni, (percentuale lo 0.5% dei diabetici). Nella maggioranza dei casi però si tratta di pazienti anziani con un diabete di vecchia data complicato da di neuropatia periferica, retinopatia o nefropatia. Le lesioni bollose compaiono spontaneamente.
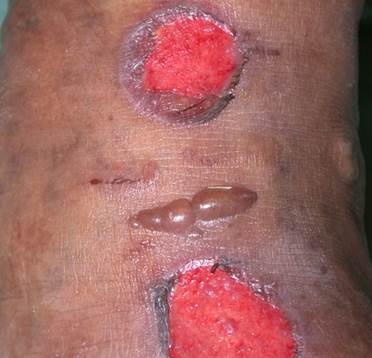
Non è chiara la causa delle bolle: a seguito della particolare localizzazione acrale si è ipotizzato un ruolo del traumatismo su una cute caratterizzata da aumentata fragilità, ma la spontaneità nello sviluppo di lesioni multiple in svariate zone sembrerebbe non giustificarlo. Anche il ruolo di una possibile infezione quale loro causa non ha trovato riscontro.
Le bolle tendono a manifestarsi in maniera spontanea, improvvisamente. Sono più comuni al dorso dei piedi ed alla parte inferiore delle gambe, talvolta associate a lesioni simili alle mani e agli avambracci o solamente alle mani.
Hanno tendenza a recidivare, ma in maniera imprevedibile; sono solitamente asintomatiche, con l’eccezione di una lieve sensazione di fastidio o bruciore.
Le bolle si presentano con dimensioni variabili da pochi millimetri a più centimetri, multiple, sovente bilaterali, con bordi regolari e cute periferica clinicamente sana. Talvolta l’irregolarità della forma simula una ustione. Possono contenere un liquido chiaro, sterile; in questo caso la guarigione, spontanea e progressiva avviene senza esiti in 2-5 settimane dall’esordio.
Talvolta, invece, il contenuto delle bolle è ematico e in questo caso la risoluzione può lasciare atrofia e cicatrici.
La differenza di esito dei due tipi di bolle risiederebbe nel livello cutaneo nel quale avviene la formazione della bolla: più superficiale (intraepidermico) in quelle a contenuto chiaro, più profondo (subepidermico) in quelle a contenuto ematico.
La sua frequente associazione con altre complicanze vascolari e neurologiche del diabete, conferisce a questa bullosi un grande valore diagnostico.
La diagnosi di bolle diabetiche è una diagnosi di esclusione e quindi nella diagnostica differenziale occorre considerare la porfiria cutanea tarda, l’epidermolisi bollosa acquisita, il pemfigoide bolloso, le manifestazioni bollose indotte dai farmaci (eritema multiforme).
XANTOMI ERUTTIVI
Si tratta di una eruzione improvvisa e rapida di piccole papule di dimensioni variabili da 1 a 4 mm., di colore giallo-arancio, che compaiono in gruppi sulle natiche, gomiti e ginocchia (superfici estensorie delle mani). Spesso compaiono in aree soggette a traumatismo (fenomeno di Koebner).
Nella fase acuta presentano un alone eritematoso intorno alla base e possono essere pruriginose o dolenti.
Si associano a un alterato metabolismo lipidico, in particolare ad elevati livelli di lipoproteine ricche in trigliceridi, (chilomicroni e lipoproteine a bassa densità), possibile conseguenza di una ipertrigliceridemia familiare o di un IDDM non controllato, che determina una mancanza di adeguata attività della lipasi lipoproteica ed incapacità di eliminare i chilomicroni e le lipoproteine di bassissima densità.
La correzione del diabete e della iperlipidemia ne favorisce la guarigione spontanea dopo alcune settimane. Possono esitare cicatrici iperpigmentate.
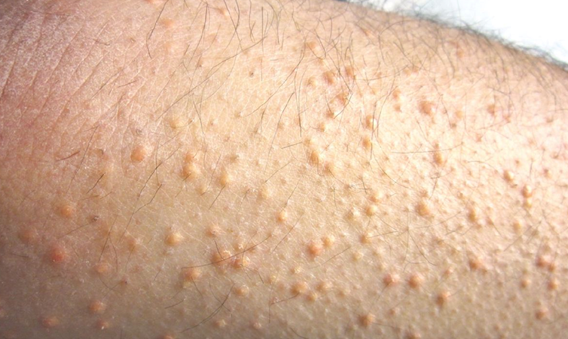
GRANULOMA ANULARE GENERALIZZATO
Inizia al dorso delle mani e dei piede e alle gambe con una o più lesioni papulo-nodulari di colorito normale . Singoli elementi possono poi confluire realizzando una conformazione anulare, con bordo rilevato, bottonuto che circonda un’area centrale di cute depressa, non atrofica. E’ più comune in donne di mezza età.
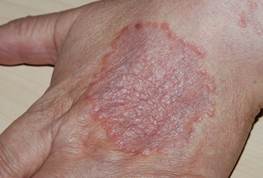
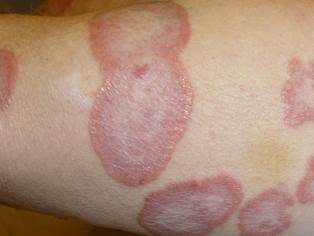
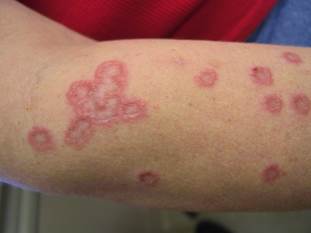
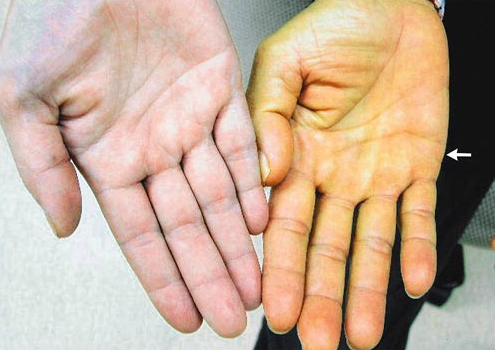
CUTE GIALLA
La cute del diabetico ha spesso una colorazione gialla, che meglio si apprezza nelle aree di maggior attività delle ghiandole sebacee e nelle zone palmo-plantari (in quest’ultimo caso a causa del ridotto numero di melanociti presenti in queste aree). Diversamente dalla itterizia le sclere non sono gialle.
La pelle ingiallita comunemente è conseguenza di elevati livelli sierici di carotene (come possibile conseguenza di un alto consumo di vegetali, frutta e burro). Nei diabetici invece questo reperto spesso è assente. Si ritiene allora che la possibile causa risieda nel collagene, che andando incontro a glicosilazione non enzimatica, può assumere una colorazione gialla.
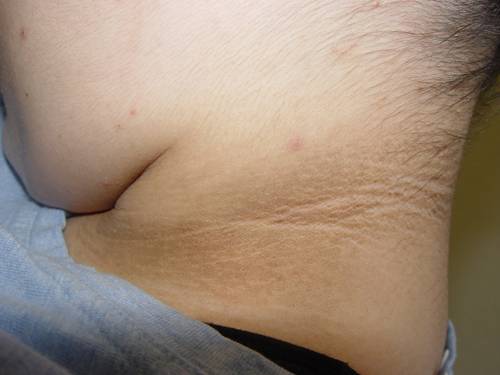
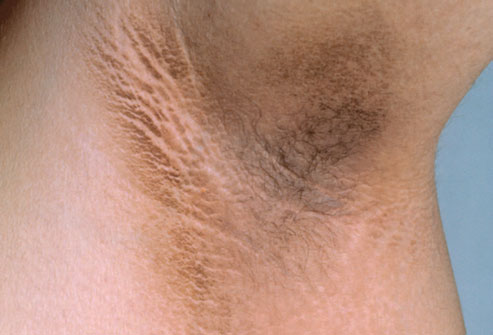
ACANTOSI NIGRIGANS
Si caratterizza per un ispessimento di aspetto vellutato, di colorito che varia dal bruno chiaro al bruno scuro, con superficie irregolare, localizzato alla superficie laterale e posteriore del collo, alle ascelle, alle pieghe inguinali.
INFEZIONI CUTANEE
I pazienti diabetici hanno una maggiore predisposizione alle infezioni cutanee di origine
-
batterica
-
micotica.
Infezione batteriche
-
follicoliti
-
foruncolosi
-
ascessi sottocutanei
Queste infezioni possono comparire nel corso della malattia diabetica oppure essere il primo segnale indicativo di diabete.
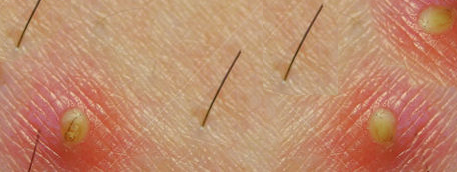
Follicoliti
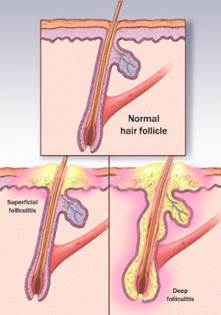
Con follicolite si intende un processo infettivo dei follicoli piliferi, quelle introflessioni della pelle da cui nascono i peli ed i capelli.
Sono presenti su tutto il corpo ad eccezione delle regioni palmo-plantari e delle mucose.
La causa più frequente di follicolite è un batterio, lo Staphylococcus aureus.
L’infezione può essere superficiale o profonda.
Si formano delle piccole pustole arrossate ripiene di pus.
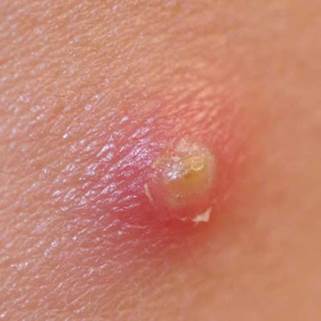
Foruncolosi
E’ un processo infettivo che interessa il follicolo pilifero e la cute perifollicolare (circostante il follicolo). Si manifesta come una papula (un rilievo della pelle) arrossata e purulenta.
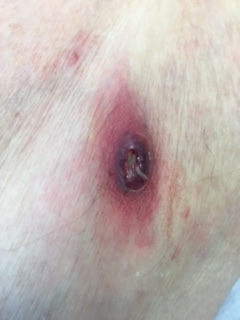
Ascesso sottocutaneo
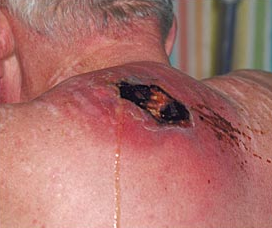
La penetrazione di un processo infettivo nella profondità della pelle determina la formazione di una raccolta di pus nel derma e nei tessuti più profondi della cute. La zona diventa arrossata, dolorosa, spesso con una pustola sovrastante. Solitamente si osserva una fuoriuscita spontanea di pus. Si accompagnano un ingrossamento dei linfonodi regionali e, occasionalmente, febbre e sensazione di malessere.
Talvolta il processo infettivo invade la circolazione sanguigna (batteriemia) causando delle infezioni in altre sedi corporee (cuore e ossa, endocarditi e osteomieliti)
Infezioni micotiche
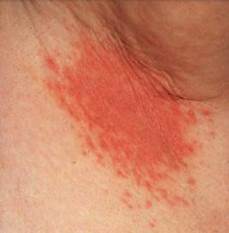
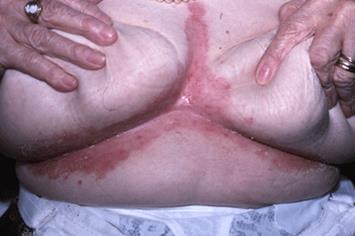
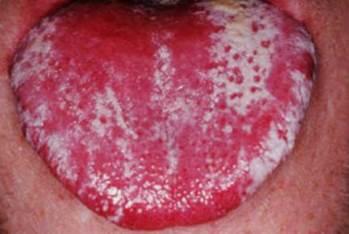
Per quanto riguarda le infezioni di origine micotica, si tratta prevalentemente di infezioni da Candida Albicans, un fungo lievito che causa aree pruriginose, arrossate localizzate preferibilmente nelle pieghe della pelle, caratterizzate da essere un terreno umido: le pieghe mammarie, tra le dita delle mani e dei piedi, gli angoli della bocca, sotto il prepuzio (soggetti non circoncisi), dietro alle orecchie, alle ascelle e all’inguine.
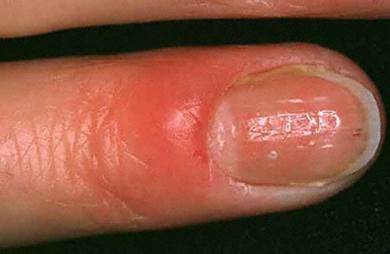
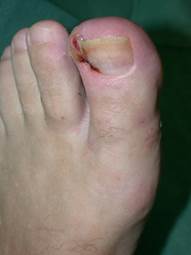
A queste si aggiungono l’infezione del perionichio (l’area cutanea che contorna l’unghia)
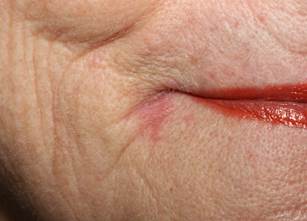
La cheilite angolare (perleche)
L’intertrigine
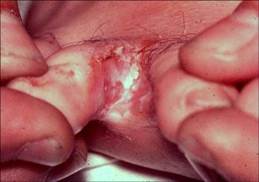
La perionichia
La candidosi orale
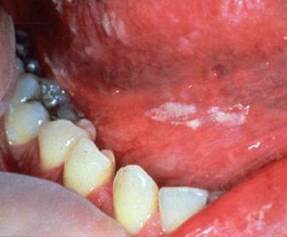
La candidosi genitale (vulvo-vaginiti, balaniti)
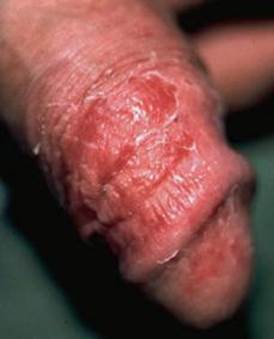
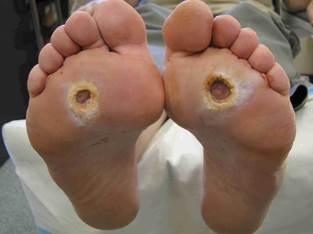
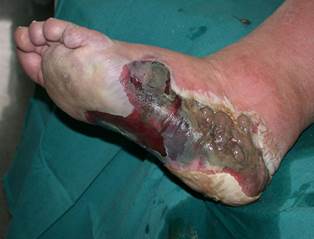
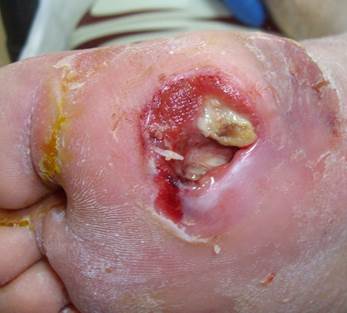
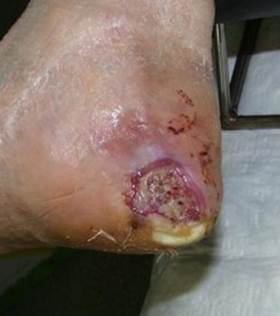
INFEZIONI DEL PIEDE
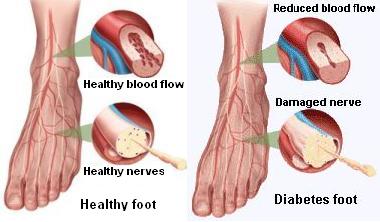
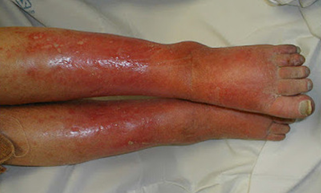
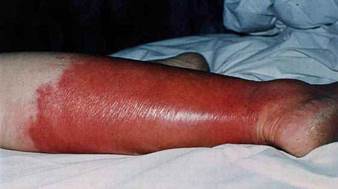
Il paziente diabetico a causa della compromissione della circolazione periferica (macro e microangiopatia) associata spesso alla mancanza della sensibilità cutanea (neuropatia periferica) è predisposto ad infezioni del piede. Queste variano da una semplice forma di cellulite (infezione batterica che interessa il derma ed il sottocute), caratterizzata da area arrossata e gonfia (tipicamente sulle gambe), sino ad una grave osteomielite cronica. Le infezioni possono essere causate da un solo batterio (monomicrobiche) o da più di un batterio (plurimicrobiche). Lo Stafilococco aureo (Gram-positivo aerobico) è il più comune. Ad esso si aggiungono Streptococchi, Enterococchi, enterobatteri e batteri anaerobi.
Le infezioni del diabetico non sono facili da trattare poiché l’alterazione del microcircolo limita l’arrivo dei fagociti (cellule deputate ad inglobare e uccidere agenti patogeni) nella zona infetta determinando una scarsa concentrazione dell’antibiotico nel tessuto infetto. Da ciò si deduce quanto attenta deve essere la cura preventiva del piede nel soggetto diabetico per evitare o cogliere nelle sue prime manifestazioni ogni alterazione cutanea che su di esso appaia.
REAZIONI CUTANEE AL TRATTAMENTO ANTIDIABETICO
Sulfaniluree:
Esantema morbilliforme, nell’1-5% dei pazienti. Compare entro un mese dall’inizio della terapia. Si possono anche osservare orticaria, angioedema, prurito ed eritema generalizzato. Le sulfaniluree possono anche provocare una reazione di fotosensibilità, in genere di tipo fotoallergico, eruzioni lichenoidi e similrosacea
Clopramide:
l’associazione con alcool determina una reazione disulfiram-alcool simile. Si può verificare nel 10-30% dei pazienti e inizia dopo 15 minuti dalla ingestione di alcool. E’ presente il flushing, cefalea, tachicardia e respiro superificlae che dura circa un’ora. Si osserva principalmente nei pazienti con NIDDM.
Insulina:
le reazioni allergiche all’insulina erano più frequenti prima della disponibilità do insulina ricombinata umana.
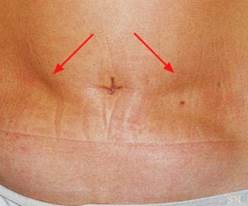
La lipoatrofia indotta dall’insulìna è caratterizza dalla perdita di tessuto sottocutaneo nella sede di iniezione di insulina. Si verifica 6-24 mesi dopo l’inizio delle iniezioni.
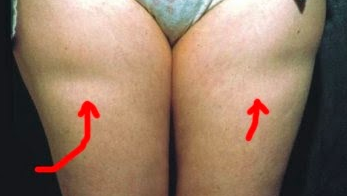
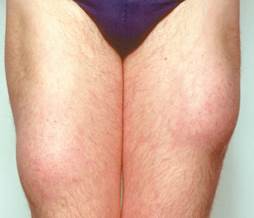
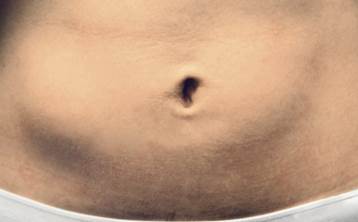
Più frequente la lipoipertrofia conseguente alle ripetute iniezioni di insulina.
