LA DERMATITE DA PANNOLINO
Dottore, non so più cosa fare, il culetto del mio bambino è sempre rosso”. Questa è una esclamazione che il dermatologo spesso ode da madri preoccupate per il loro bebè
Nell’epoca dell’usa e getta, anche il vecchio ciripan è rimasto coinvolto nell’orgia del consumismo e rapidamente è stato soppiantato dal pannolino monouso ricoperto di plastica.
Ovvi ed immediati sono stati i benefici: non più mutandine bagnate, lettini sempre asciutti, non più sgradite sorprese per chi tiene in braccio il piccino.
Tuttavia accanto ai tanto declamati benefici si è fatta strada una nuova patologia: la dermatite da pannolino.
Premessa fondamentale è ricordare alcune caratteristiche anatomiche della cute neonatale, con particolare riguardo alla funzione barriera. Due sono i componenti che si prestano a tale azione: lo strato corneo (è lo strato più esterno dell’epidermide) ed il film idro-lipidico di superficie.
Lo strato corneo rappresenta il principale ostacolo alla penetrazione di sostanze nei sottostanti strati dell’epidermide: più è spesso e più numerosi sono gli strati di cellule che lo compongono, maggiore è l’impermeabilità dello stesso . Nel neonato questo strato è sottile e costituito da pochi strati di cellule e quindi è più facilmente permeabile e aggredibile da stimoli esogeni.
Il film idro-lipidico di superficie è un sottilissimo, microscopico, omogeneo velo acido (pH 4.2-5.6) che riveste lo strato corneo. Esso è costituito come dice il nome, da due fasi, una acquosa (da cui “idro”, costituita dal sudore e dalla “perspiratio insensibilis”- è una evaporazione permanente non visibile di vapor acqueo attraverso la cute-) e da una fase lipidica ( costituita dal sebo, dai lipidi di origine epidermica e dai lipidi del sudore apocrino ed eccrino; nel complesso troviamo trigliceridi, acidi grassi liberi, squalene, colesterolo, esteri del colesterolo, esteri cerosi).
Alla nascita la secrezione sebacea è attiva, non tuttavia per autonomia produttiva da parte dell’organismo del neonato, ma per stimolazione da parte di ormoni di origine materna passati da questa al neonato attraverso la placenta. Nel giro di pochissimi mesi si esaurisce la loro azione cosicché la produzione sebacea si riduce a livelli poco significativi (e ciò sino alla pubertà).
Così la mancanza di lipidi di origine sebacea (trigliceridi, cere, squalene) e secondariamente di acidi grassi liberi, che originano dai trigliceridi per l’azione di lipasi batteriche, comporta una incompletezza del film idrolipidico di superficie con ridotta azione disinfettante fungistatica e battericida e minore azione tampone (è la proprietà di neutralizzare sostanze nettamente acide o basiche applicate sulla cute, portando il loro pH vicino a quello fisiologico cutaneo di superficie – 4.2/5.6).
Tutto ciò rende conto di come la cute neonatale, a causa della sua immaturità strutturale sia molto delicata e perciò facilmente aggredibile da stimoli esterni di origine meccanica, biologica, biochimica ed infettiva (tab.1).
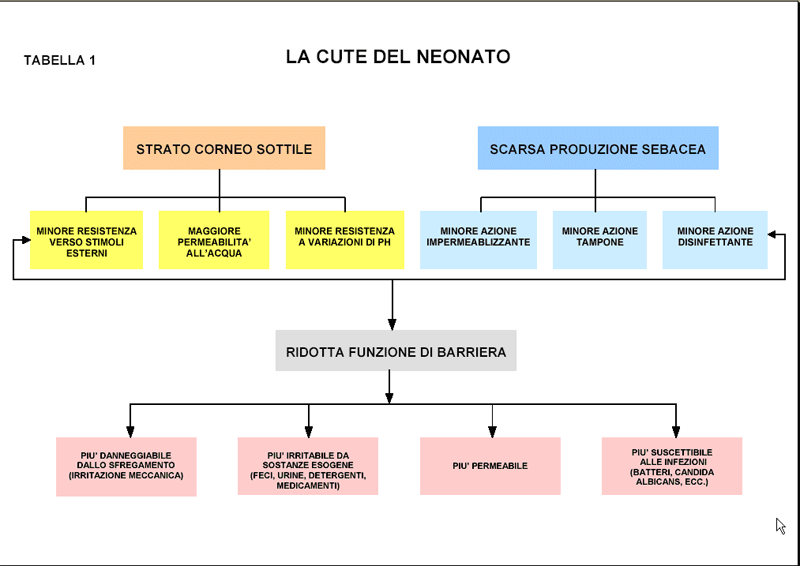
Affinché si creino le condizioni di irritazione cutanea (ossia la dermatite), occorre che ciò che è potenzialmente dannoso per la cute raggiunga gli strati epidermici sottostanti lo strato corneo : abbiamo già sottolineato come questo nel neonato abbia ridotte capacità difensive. Alcuni fattori fisico-chimici possono influire negativamente su di esso, condizionandone ulteriormente le proprietà di barriera ed in particolare: la temperatura (ogni aumento di 10°C aumenta sino a 3 volte l’assorbimento di alcune sostanze), l’idratazione (se eccessiva rende lo strato corneo rigonfio e morbido con notevole aumento della permeabilità), le variazioni del pH , la concentrazione dei lipidi dello strato corneo (in particolare l’acido linoleico).
Queste premesse rendono di più facile comprensione il perché la dermatite possa insorgere nell’area gluteo-perineale.
I pannolini monouso sono costituiti da tre strati: il primo, a diretto contatto con la cute, è poroso (così detto filtrante) e serve a separare la cute dal secondo strato sottostante altamente idrofilo e come tale ha la funzione di assorbire la maggior quantità possibile di liquidi; il terzo strato più esterno, di materiale plastico impermeabile, ha lo scopo di contenere i primi due e soprattutto di impedire la fuoriuscita di liquidi.
Ed è proprio questo strato esterno col suo potere occlusivo ad essere il fattore di innesco (tab.2).
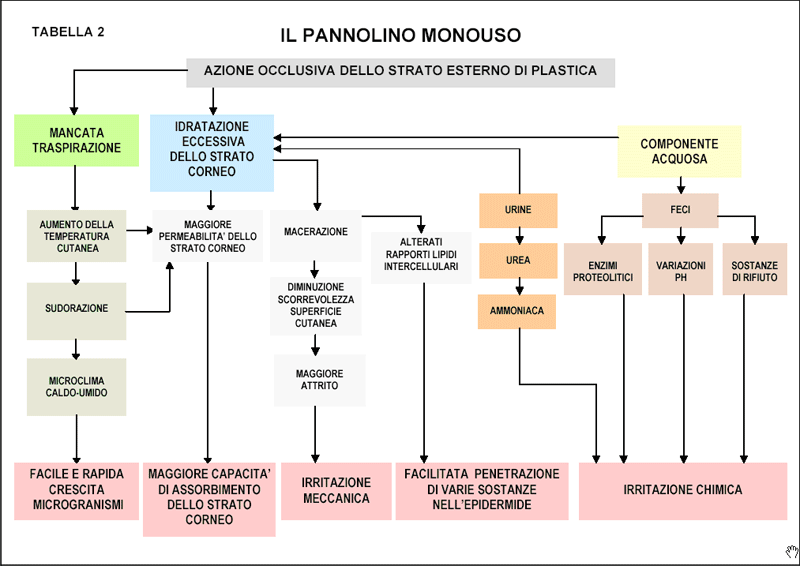
Infatti esso genera nell’area gluteo-perineale un aumento della temperatura cutanea per mancata traspirazione la quale a sua volta crea una maggiore permeabilità della cute (con maggiore assorbimento di sostanze) ed un microclima caldo-umido, ambiente ideale per una rapida e facile crescita di microrganismi (batteri,Candida albicans ecc.). La sudorazione (conseguente all’innalzamento della temperatura cutanea), le feci (con il loro contenuto idrico) e le urine contribuiscono ad idratare in maniera eccessiva lo strato corneo. La macerazione epidermica successiva induce una ridotta scorrevolezza della superficie cutanea rispetto al pannolino con facile irritazione meccanica e possibilità sia di abrasione sia di accentuata permeabilità cutanea.
A tali fattori si aggiunge l’irritazione chimica indotta dall’ammoniaca, prodotta da enzimi batterici sull’urea urinaria , dagli enzimi proteolitici fecali (proteasi, lipasi) (l’aumento di pH induce un loro incremento di attività) e dalle sostanze di rifiuto fecale .
Nei primi due anni di vita (con maggior frequenza al 7-9 mese di vita) è possibile perciò l’induzione di una stato irritativo cutaneo che si presenta come un arrossamento a livello delle superfici convesse della regione pubica, genitogluteale e della superficie mediale delle cosce, con tipico risparmio della profondità delle pieghe. L’eventuale interessamento di queste ultime indica la sovrapposizione secondaria di microrganismi (nel caso della Candida Albicans è tipica la presenza alla periferia della dermatite di lesioni di aspetto vescica-pustoloso).
Ovviamente lo stesso discorso posto per il pannolino monouso è valido anche per quello di cotone nel caso in cui a questo si sovrapponga la mutandine di plastica; anzi, in tal caso, essendo il potere assorbente del cotone nettamente ridotto, vi è notevole svantaggio rispetto al pannolino monouso.
In caso di terapia, il concetto primo e fondamentale (da seguire particolarmente in forme che implichino un certo impegno terapeutico) è quello di eliminare la causa e cioè il pannolino monouso (a causa del suo potere occlusivo).
Si deve passare ai pannolini di cotone (senza ovviamente la mutandine di plastica). Per far fronte alla loro scarsissima capacità di ritenere le urine, si può utilizzare, tra il pannolino di cotone ed il ciripan un pannolino di carta simile a quelli utilizzati dalla donna nel periodo mestruale. Si otterrà così una aumentata capacità assorbente per la presenza di materiale idrofilo, verrà mantenuta la traspirazione e la madre potrà accorgersi per tempo se il bambino è bagnato.
Localmente ci si avvarrà di cortisonici topici associando eventualmente degli antimicotici se vi è sovrapposizione di Candida Albicans.
Spesso le madri sobbalzano quando sentono prescrivere il cortisone. Non ci sentiamo di condividere tale preoccupazione.
Naturalmente questa nostra affermazione presuppone che da parte del medico vi sia precisa conoscenza della molecola cortisonica proposta, in funzione della sua potenza (vi sono cortisonici poco potenti, potenti e molto potenti), della sede dove verrà applicato (non si utilizzano le molecole più potenti nelle regioni cutanee in cui vi è massimo assorbimento -.scroto, viso, pieghe-) , delle caratteristiche anatomiche del bambino (la cute del bambino è più permeabile ed il rapporto superficie cutanea/volume-peso è nel bambino in favore della superficie –nell’adulto è l’inverso-): occorre quindi una corretta utilizzazione.
Occorrerà istruire opportunamente le madri sui modi e tempi di applicazione poiché se sono nati problemi dall’uso dei cortisonici topici (e comunque pressoché esclusivamente locali quali atrofia cutanea), essi spesso dipendevano o da errato uso del prodotto o da abusata autoprescrizione da parte del paziente.
Norme di prevenzione
-
cambiare frequentemente il pannolino;
-
pulire l’area genitogluteale con detergenti delicati,sciacquando opportunamente;
-
evitare frizioni violente nel lavaggio, ma agire con manovre dolci;
-
applicare sulla cute una pasta protettiva (la pasta è un preparato che permette di compensare eventuali alterazioni del film idrolipidico, di mantenere il pH a livello fisiologico, di svolgere azione barriera).
